Содержание
- 1 Кия справа гинекология что это
- 2 Правосторонний аднексит
- 2.1 Почему возникает правосторонний аднексит и что это такое?
- 2.2 Признаки аднексита справа
- 2.3 Правосторонний аднексит и спаечный процесс
- 2.4 Острый правосторонний аднексит
- 2.5 Xронический аднексит справа
- 2.6 Хронический правосторонний аднексит — что это?
- 2.7 Признаки хронического аднексит справа
- 2.8 Симптомы
- 2.9 Медикаментозное лечение аднексита
- 3 Дисплазия шейки матки: что это такое? Как лечить дисплазию шейки матки, средства лечения дисплазии шейки матки
- 4 Лечение заболевания придаточных пазух носа в Одессе — ЛОР-хирургия Виртус
- 5 Серозоцеле в малом тазу в гинекологии: симптомы, причины возникновения после операции, лечение, профилактика
- 6 Киста яичника
- 7 Что такое CIN 1, CIN 2, CIN 3 — женский диагноз не для слабонервных
- 7.1 Что такое дисплазия шейки матки, причины
- 7.2 Стадии и симптомы дисплазии шейки матки: CIN 1, CIN 2, CIN 3 — что это?
- 7.3 Что означают термины CIN и SIL
- 7.4 Обследование при дисплазии шейки матки: как выявить CIN 1, CIN 2, CIN 3
- 7.5 Оценка результатов биопсии при СИН 1, 2 и 3
- 7.6 Дисплазия первая степень (LSIL, CIN 1)
- 7.7 Дисплазия вторая — третья степень (HSIL, CIN 2-3)
- 7.8 Как лечат дисплазию шейки матки в разных стадиях
- 7.9 Где сдать анализы и вылечить CIN 1, CIN 2, CIN 3 в СПБ, цены
- 7.10 ссылкой:
Кия справа гинекология что это
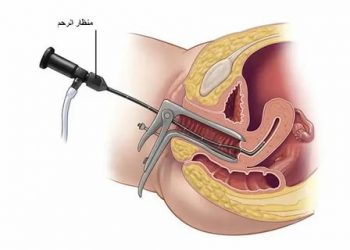
Кольпоскопическое обследование является одним из распространенных способов диагностики гинекологических заболеваний. Сталкиваясь с таким назначением впервые, женщины не знают, каким образом проводится кольпоскопия шейки матки, что это такое, является ли эта процедура болезненной и нужна ли к ней специальная подготовка. Между тем данное обследование представляет собой важнейший инструмент для выявления ряда опасных для здоровья патологий.
Статьи по теме
Что такое кольпоскопия в гинекологии
Кольпоскопическое исследование – это осмотр стенок влагалища и внешней части шейки матки, который проводится с использованием специального оптического оборудования – кольпоскопа. Этот прибор снабжен особой оптической и осветительной системой, которая обеспечивает увеличение обзора внутренних органов в 10–40 раз, помогая провести их тщательный осмотр и выявить даже незначительные патологические изменения, незаметные для невооруженного глаза.
Более современным оборудованием для проведения такого исследования является видеокольпоскоп, снабженный цифровой камерой. С его помощью изображение осматриваемых внутренних органов выводится на монитор. Результаты видеокольпоскопии сохраняются, и впоследствии специалисты могут просматривать их, анализируя эффективность лечения или оценивая прогрессирование патологических процессов.
Показания
Поскольку кольпоскопия применяется для диагностики многих гинекологических заболеваний, она имеет большое число показаний к проведению. Данное обследование обязательно назначают при неудовлетворительных результатах анализа мазка на цитологию и при обнаружении во время осмотра остроконечных кондилом. Помимо этого, врач может порекомендовать женщине кольпо-тест при наличии следующих симптомов:
- длительные боли внизу живота;
- выделения из влагалища, зуд;
- влагалищные кровотечения, не связанные с менструациями;
- кровянистые выделения и боли во время полового акта.
Также кольпоскопия может быть назначена при отсутствии явных показаний в качестве обследования, необходимого для оценки результатов проведенного лечения. Строгих противопоказаний эта процедура не имеет. Единственным ограничением для ее проведения является повышенная чувствительность к уксусной кислоте, препаратам йода или другим реагентам, которые используются при расширенной кольпоскопии.
Как проводится
Впервые отправляясь на кольпоскопию, женщины задают вопросы о том, как делают эту процедуру и больно ли это. Кольпоскопию проводят после общего гинекологического осмотра, который осуществляется с помощью зеркал и позволяет провести только поверхностный осмотр шейки матки. После него гинеколог переходит непосредственно к кольпоскопии, рассматривая шейку матки в объектив кольпоскопа с применением разных масштабов увеличения.
Если проводится только визуальный осмотр внутренних органов, кольпоскопия считается простой, а когда врач применяет какие-нибудь дополнительные тесты для выявления изменений слизистой оболочки, этот вариант процедуры называют расширенным. При обнаружении патологических участков, проводится биопсия – взятие на анализ фрагмента пораженной ткани.
Что показывает
Кольпоскопия шейки матки помогает выявить сосудистые изменения слизистой, с точностью диагностировать такие заболевания, как эндометриоз, эктопия, эритроплакия, дисплазия и лейкоплакия, подробно изучить характер и стадию развития эрозии или другого поражения. С помощью кольпоскопии гинеколог может на ранних стадиях развития выявить онкологические патологии – новообразования злокачественного характера.
Когда лучше делать
На какой день цикла проводится кольпоскопия? Рекомендуемым временем для осуществления этой процедуры является первая половина цикла, а лучше всего, если ее удастся пройти в первые 3–5 дней после менструации. Во время месячных подобные диагностические тесты не назначают. Кольпоскопия при беременности не запрещена и может назначаться на разных сроках.
Подготовка к кольпоскопии
Узнав о том, каковы особенности проведения кольпоскопии шейки матки что это такое и когда делают обследование, остается выяснить, как подготовиться к нему. Чтобы данная диагностическая процедура была максимально информативной, за несколько дней до визита к гинекологу потребуется соблюдать некоторые правила, касающиеся интимной гигиены, приема препаратов и сексуальной активности. Если врач назначил женщине кольпоскопию, ей необходимо:
- как минимум за 2 дня до процедуры отказаться от половых контактов;
- в течение недели до обследования не делать спринцеваний, не пользоваться специальными средствами для интимной гигиены;
- воздержаться от использования противозачаточных кремов, препаратов в виде вагинальных свечей или спреев, если это не предписано врачом, осведомленном о предстоящей процедуре.
Что такое расширенная кольпоскопия шейки матки
Каковы особенности проведения расширенной кольпоскопии шейки матки что это такое, и как интерпретируются ее результаты? После визуального осмотра врач с помощью тампона наносит на шейку матки немного трехпроцентного раствора уксусной кислоты. Под его воздействием кровеносные сосуды в слизистой оболочке сужаются, а это делает любые патологические изменения более четко выраженными и заметными.
Кроме уксусной кислоты, для дополнительного обследования могут использоваться йод или специальные реагенты, способные светиться под ультрафиолетовым излучением. Если на шейке матки имеются пораженные участки, то при нанесении йода они не окрасятся в темный цвет, что позволит врачу точно выявить их локализацию и масштаб. При использовании других реагентов пораженные ткани могут под светом ультрафиолетовой лампы окрашиваться в определенный цвет.
Результаты кольпоскопии
После окончания процедуры специалист составляет письменный протокол – бланк, в котором содержатся сведения об особенностях состояния шейки и наличии или отсутствии признаков, указывающих на возможное развитие патологий. Расшифровка результатов кольпоскопии может содержать описания таких аномалий, как образование патологических сосудов, наличие побелевших областей после обработки уксусной кислотой, наличие участков, не прокрасившихся йодом.
Кольпоскопия является безопасным обследованием, не вызывает таких побочных эффектов и осложнений, как боли или кровотечение, не требует времени на восстановление. В редких случаях после процедуры могут наблюдаться несильные болезненные ощущения внизу живота или незначительные выделения с содержанием примеси йода, которые проходят через 2–3 дня.
: кольпоскопическое исследование
Узнать больше о кольпоскопии и методах расшифровки ее результатов помогут специальные видеоматериалы. В них эксперты подробно раскрывают информацию об особенностях проведения этого обследования, дают советы по поводу подготовки к нему и рассказывают обо всех этапах его проведения. После просмотра видео у женщины не останется никаких невыясненных вопросов.
Кольпоскопия
Отзывы
Светлана, 27 лет Мне назначали кольпоскопию из-за подозрения на эктопию шейки матки. Больно совсем не было, только испытала немного неприятных ощущений, когда врач двигал зеркало, и чуть-чуть щипало, пока она наносила йод. В целом в этой процедуре нет ничего страшного, степень дискомфорта такая же, как при стандартном осмотре, а в кресле я провела не больше 15 минут.
Ирина, 32 года Благодаря кольпоскопии мне вовремя выявили прогрессирующую эрозию. Эту процедуру назначают часто, но многие ее не проходят, поэтому болезнь остается не выявленной. Я сначала тоже боялась, но успокоилась, когда почитала отзывы. Действительно оказалось не больно. Лучше пройти диагностику, чем через несколько лет столкнуться с неизлечимой болезнью.
Ольга, 28 лет Когда я проходила осмотр в женской консультации при беременности, гинеколог обнаружила эрозию. Через несколько месяцев после родов я решила обследоваться, пошла в платную клинику, там мне назначили кольпоскопию. Цена оказалась приемлемой, всего 700 рублей. Сама процедура быстрая, болезненных ощущений не вызывает и не нужно долго ждать результаты.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:
Источник: https://xn-----6kca5bub0n.xn----8sbarpmqd5ah2ag.xn--p1ai/kija-sprava-ginekologija-chto-jeto/
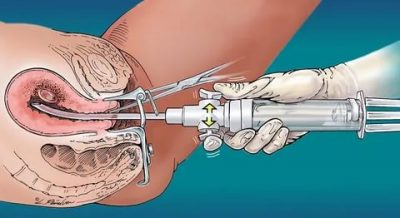
Правосторонний аднексит
- Правосторонний аднексит
- Острый
- Хронический
- Симптомы
- Лечение
Правостороннее воспаление придатков матки начинается после попадания инфекционного возбудителя в правый яичник или фаллопиеву трубу.
Активная деятельность чужеродных микробов приводит к тому, что в придатках репродуктивного женского органа развивается вначале острое, а затем и хроническое воспаление , это приводит к формированию такого процесса, как спайки при аднексите.
Следующий материал расскажет об аднексите справа (что это такое, какие микроорганизмы могут спровоцировать правосторонний воспалительный процесс в придатках, какие условия оптимальны для распространения инфекции).
Почему возникает правосторонний аднексит и что это такое?
Аднексит правого яичника или маточной трубы, расположенной с этой же стороны, является следствием заражения придатков инфекцией. На первых порах болезнь протекает бессимптомно. Инфицирование происходит по восходящим (из влагалища) или нисходящим (из воспаленных внутренних органов) путям.
Если маточные придатки заражаются инфекцией по восходящим путям (через половые органы), то воспалительный процесс разовьется только при наличии подходящих условий для развития патогенных микроорганизмов. Например:
- переохлаждение;
- продолжительное переутомление (хроническая усталость);
- несоблюдение требований интимной гигиены.
Правосторонний аднексит или сальпингоофорит — заболевание, которое затрагивает яичники (оофорит) и яичники (сальпингит). Оба элемента репродуктивной системы женского организма тесно взаимосвязаны между собой, поэтому воспаление в одном из них быстро распространяется на другой. Воспаленная маточная труба и яичник краснеют, иногда в них возникает нагноение.
Правый аднексит чаще всего провоцируется кокковыми бациллами:
- стафилококками;
- стрептококками;
- гонококками.
Причиной правостороннего воспаления в области матки может быть кишечная палочка. Иногда инфекция в правые маточные придатки попадает из легких или бронхов (нисходящий путь заражения).
Признаки аднексита справа
Правосторонний аднексит всегда начинается с подострой фазы, которую многие женщины без проблем переносят на «ногах». Единственный симптом, досаждающий пациентке в этот период — несильные боли внизу живота справа.
Симптомы острой стадии правостороннего аднексита выражаются интенсивнее. К ним относятся:
- сильные боли пульсирующего характера внизу живота, с правой стороны (женщина испытывает большой дискомфорт при любом положении тела (лежа, сидя, стоя, во время ходьбы);
- в наружных половых органах появляется жар, постепенно и быстро охватывающий все тело;
- температура повышается до высоких отметок.
Лечение правостороннего аднексита проводится под наблюдением врача гинеколога.
Правосторонний аднексит и спаечный процесс
Если женщина откладывает визит к врачу или игнорирует возникшую болезнь, патологический процесс переходит в хроническую стадию. Опасность этой формы маточного воспаления заключается в том, что хронический правосторонний аднексит сопровождается образованием спаек в фаллопиевой трубе и нарушением функций яичника. Спайки между трубами матки и находящимися вблизи органами (мочевой пузырь, кишечник, матка) становятся причиной гнойных образований и развития абсцесса яичника. Гнойный правосторонний аднексит — осложненное состояние, при котором в маточных трубах формируются«мешочки», заполненные гноем или серозной жидкостью.
Спайки ухудшают проходимость трубы и зачастую полностью ее перекрывают, не позволяя яйцеклетке выйти наружу из яичника. Таких проблем не будет, если лечение правостороннего аднексита начато в острой фазе.
Острый правосторонний аднексит
Острый правосторонний аднексит характеризуется воспалением маточных придатков (яичники, фаллопиевы трубы) справа. На фоне патологии у пациентки возникают сильные боли в правой нижней части живота, которые могут «откликаться» в области крестца.
Усиление болезненных ощущений происходит в момент дефекации, при сильных физических нагрузках, половых контактах или мочеиспускании. Активное воспаление приводит к резкому повышению температуры тела до 38-39 °C. Косвенным признаком правостороннего аднексита можно назвать быструю утомляемость и постоянную слабость.
Болезнь является следствием попадания в организм женщины инфекционных агентов (хламидий, стафилококков, микоплазм, стрептококков, энтерококков).
Предшествующим состоянием к острой фазе маточного воспаления является подострый правосторонний аднексит. Симптоматика у обоих состояний одинакова. Правда, подострое воспаление протекает не так тяжело, и женщина может не обращать внимания на первые признаки серьезного заболевания. Несвоевременный визит к доктору может стать причиной перехода недуга в хроническую фазу, лечение которой будет длительным.
Xронический аднексит справа
Медики разделяют хронический аднексит на подкатегории в зависимости от локализации воспаления. Воспаление придатков матки в соответствии с этой классификацией может быть правосторонним, левосторонним и двухсторонним. Предлагаем вам познакомиться с особенностями и признаками хронического аднексита справа.
Хронический правосторонний аднексит — что это?
Хронический правосторонний аднексит — это продолжительное воспаление парных придатков матки (фаллопиевой трубы и яичника) с правой стороны. Патология у многих пациенток сопровождается активным формированием спаек, из-за которых маточная труба становится непроходимой и утрачивает свои функции. На фоне хронического воспаления в правом яичнике развиваются гнойные процессы.
Признаки хронического аднексит справа
Основные признаки хронического аднексита с правой стороны:
- нарушается менструальный цикл;
- возрастает обильность и продолжительность кровотечений во время месячных;
- немного повышается температура тела;
- внизу живота справа постоянно присутствует слабая боль.
Характерный признак хронического правостороннего воспаления маточных придатков — чередование периодов затухания и обострения патологии. Лечение назначается симптоматическое. Во время ремиссии пациенткам рекомендуется проходить санаторно-курортное лечение, физиотерапевтические процедуры (терапия грязями, УВЧ, магнитотерапия, свечи).
Обострение хронического правостороннего аднексита по своим внешним проявлениям очень похоже на острый воспалительный процесс. У женщины наблюдается болезненность внизу живота, нарастает слабость, присутствует постоянная усталость и раздражительность, держится субфебрильная температура (37-37.5 °C), могут появиться серозные или гнойные истечения из влагалища.
Симптомы
Если специалист подозревает у своей пациентки правосторонний аднексит, симптомы и лечение патологического состояния определяются им индивидуально. Правосторонний аднексит у женщин сопровождается такими проявлениями.
- Боли в районе расположения маточных труб, яичников, крестца (усиливаются при опорожнении кишечника, больших физических нагрузках, во время секса и мочеиспускания).
- Высокая температура (до 39°C).
- Утомляемость и общая слабость.
- Нарушения менструального цикла (обильные или скудные месячные).
Симптомы правостороннего аднексита учитываются врачом при составлении плана лечения.
Подтвердить диагноз аднексит на узи весьма просто.
Медикаментозное лечение аднексита
При правостороннем аднексите лечение разрабатывается индивидуально, с учетом результатов диагностики. Гинеколог должен дифференцировать воспаление маточных придатков с правой стороны от другого опасного состояния — аппендицита. Симптоматика острого воспаления аппендикса похожа на признаки правостороннего аднексита, поэтому очень важно определить, какой именно недуг спровоцировал острые боли с правой стороны в животе.
Лечение правостороннего аднексита осуществляется с применением уколов антибиотиков и препаратов для профилактики появления гнойных осложнений. После купирования острого состояния пациентке назначают противомикробные лекарства в форме таблеток.
Источник: https://adneksit-i-besplodie.ru/pravostoronnij-adneksit.html
Дисплазия шейки матки: что это такое? Как лечить дисплазию шейки матки, средства лечения дисплазии шейки матки
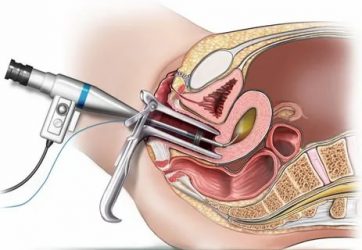
Рак шейки матки — одна из наиболее частых опухолей у женщин. Рак возникает не сразу, чаще всего ему предшествуют особые изменения клеток многослойного плоского эпителия, выстилающего шейку матки.
Дисплазия шейки матки
Под дисплазией шейки матки понимают размножение эпителиальных клеток с появлением среди них атипичных, которые отличаются от нормальных строением, размерами и расположением относительно базальной мембраны. Такой эпителий в итоге утрачивает обычную «слоистость». Одна из основных причин дисплазии шейки матки — онкогенные вирусы папилломы человека, которые передаются половым путем.
Дисплазия чаще всего протекает совершенно бессимптомно и обнаруживается случайно у женщин в возрасте 25–35 лет, во время осмотра у гинеколога. Очень редко она сопровождается неспецифическими признаками в виде необычных выделений из влагалища, межменструальных выделений крови или болей. В целом клиника дисплазии шейки матки похожа айсберг, большая часть которого скрыта под водой.
Врачи уделяют большое внимание раннему выявлению дисплазии, так как на ранних этапах (CIN 1 и 2) она полностью излечима.
Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Другое название дисплазии шейки матки — цервикальная интраэпителиальная неоплазия, или CIN (Cervical Intraepithelial neoplasia). Выделяют 3 степени тяжести CIN:
- Слабая — небольшие изменения захватывают до 1/3 толщины эпителия, если смотреть от базальной мембраны;
- Средняя — изменения в строении клеток выражены больше и захватывают до половины толщины эпителиального слоя от базальной мембраны;
- Тяжелая — выраженные изменения захватывают более 2/3 толщины многослойного плоского эпителия шейки матки.
Без лечения дисплазия постепенно прогрессирует, переходя из одной стадии в другую, и CIN 3 расценивают уже как «рак на месте».
Какое обследование проводят при дисплазии шейки матки?
«Золотым стандартом» диагностики дисплазии шейки матки являются:
- Цитологический мазок;
- Кольпоскопия (исследование шейки матки под микроскопом);
- Биопсия шейки матки.
Так как самым простым и доступным является изучение под микроскопом цитологического мазка (другое название — ПАП-тест), его выбрали в качестве скрининга для массовой диагностики дисплазии шейки матки. При положительных результатах женщине проводят уже углубленное исследование.
Мазок на цитологию берет гинеколог во время осмотра, и его рекомендуют сдавать регулярно, начиная с возраста 25 лет. Даже при отрицательных результатах тест нужно повторять не реже 1 раза в 3 года.
Запись на консультацию онколога
Лечение дисплазии шейки матки
Варианты лечения зависят от результатов. Если результат анализа — CIN 1, в зависимости от возможностей врач выбирает одну из следующих тактик:
- Повторный мазок на цитологию через 3 месяца, и если результаты нормальные — еще через 6 и 12 месяцев, далее — по обычному режиму скрининга; если и повторный анализ показал CIN 1, необходима кольпоскопия;
- Кольпоскопия сразу после первого анализа CIN 1;
- Анализ на онкогенные ВПЧ.
При CIN 1 вполне допустима выжидательная тактика. Для того, чтобы не пропустить ухудшение, женщине важно сразу же лечить все воспалительные и дисгормональные гинекологические заболевания. Важное условие — она должна понимать, что при CIN 1 необходимо регулярное обследование.
Более активное ведение требуется при:
- Большой площади изменений на шейке матке;
- Неудовлетворительных результатах кольпоскопии;
- Сохранении результатов CIN 1 более 1,5-2 лет;
- Невозможности регулярного наблюдения;
- В возрасте старше 35 лет.
При обнаружении в цитологическом мазке CIN 2 и 3 обязательно проводится углубленное обследование, которое включает кольпоскопию, биопсию, эндоцервикальный кюретаж, пробу Шиллера и др. Методы терапии в этом случае также более активные — ФДТ, криотерапия (лечение холодом), диатермокоагуляция (прижигание), лазеротерапия, эксцизия петлей или конизация. В качестве первого метода лечения при CIN 2 и 3 не может быть рекомендовано удаление матки.
Выжидательная тактика лечения допустима только для беременных с CIN 2 и 3 или молодых женщин с CIN 2 при небольшой площади поражения. При этом обязательны регулярные анализы на цитологию и кольпоскопия. В остальных случаях пациентки с CIN 2 и 3 срочно должны быть направлены на лечение к онкологу-гинекологу.
Важно помнить, что при дисплазии шейки матки от регулярности обследования женщины и своевременного лечения зависят не только здоровье и возможность иметь детей, но и продолжительность всей ее жизни.
Левченко Наталья Евгеньевна
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Источник: https://www.euroonco.ru/oncology/onkoginekology/predrak-matki
Лечение заболевания придаточных пазух носа в Одессе — ЛОР-хирургия Виртус
Придаточные пазухи носа – это полости в костях черепа, которые через небольшие отверстия (соустья) связаны с полостью носа. Биологическая роль этих пустот состоит в уменьшении массы черепа, кроме того, они являются резонаторами и придают голосу каждого человека свой неповторимый тембр.
Различают несколько придаточных пазух:
- Лобные пазухи
- Решётки (лабиринт решетчатой кости) – множество мелких полостей в толще решетчатой кости.
- Гайморовы пазухи (верхнечелюстные пазухи) – по имени ученого-медика, впервые описавшего ее).
- Клиновидная пазуха .
Пазухи – это не замкнутые полости! Образно пазуху можно представить в виде бутылочки с узким горлышком, е это горлышко “открывается” в просвет полости носа. Горлышки, а по научному соустья всех пазух, кроме клиновидной, открываются в одно определенное место – под среднюю носовую раковину.
Посмотрите как это выглядит на схеме на примере гайморовых и лобных пазух.
Гайморовые пазухи (Г) имеют выводное соустье сверху, а лобные пазухи (Л) – снизу, это как бы перевернутые вверх дном бутылочки. Эта схема, конечно же утрирована. В жизни все несколько сложнее.
Зачем это надо?
Каждая пазуха изнутри покрыта слизистой оболочкой, такой же, как и полость носа. Слизистая облолочка, несмотря на кажущуюся нежность и уязвимость – это мощнейший защитный барьер, непроницаемый для большинства инфекций. Для природы нет лучшего способа защитить какой либо уязвимый орган, чем покрыть его слизистой оболочкой. А таких органов в непосредственной близости к носу – предостаточно: головной мозг, глазницы, крупные сосуды и нервы.
Если вы не знаете, какие из процедур вам необходимы,
запишитесь на консультацию и пройдите базовое обследование.
Слизистая оболочка вырабатывает слизь, которая содержит целый ряд защитных веществ, нейтрализующих микробы. Процесс образования слизи постоянный, поэтому она должна постоянно отводится. Для этого и нужны соустья – через них слизь отводится в полость носа.
Причём отводится она не “самотёком”. Поверхность слизистой оболочки покрыта микроскопическими ресничками. Эти реснички находятся в постянном движении и именно они продвигают слизь по направлению к соустью пазухи. (На рисунке компьютерная томография придаточных пазух носа. Стрелки показывают на выводные соустья гайморовых пазух.)
Когда человек заболевает респираторной вирусной инфекцией, секреция слизи в носу и в пазухах возрастает. Если соустье пазухи имеет достаточный диаметр (для крупных пазух это 2,5-3 мм), слизь успевает полностью эвакуироваться и не накапливается в пазухе.
Если же размер соустья окажется меньше необходимого, слизь не сможет выйти и пазуха начинает ею заполняться. Появляется чувство давления и распирания в проекции пазухи.
Существует 3 причины, по которым соустье пазухи может быть сужено:
- Сильный отёк слизистой оболочки, окружающей соустье (характерно для некоторых респираторных вирусных инфекций).
- Индивидуальные анатомические особенности (природно узкое соустье).
- Объемный патологический процесс в зоне соустья: полип или опухоль, гипертрофия средней раковины, искривление перегородки носа в верхнем отделе.
Каждая пазуха изнутри покрыта слизистой оболочкой. Когда человек заболевает респираторной вирусной инфекцией, секреция слизи в носу и в пазухах возрастает. Если соустье пазухи имеет достаточный диаметр, слизь успевает полностью эвакуироваться и не накапливается.
Однако если размер соустья окажется меньше необходимого, слизь не сможет выйти и заполнит пазуху. Появится чувство давления и распирания в проекции пазухи. Застой слизи является прекрасной средой для развития патогенных микроорганизмов.
Образуется воспаление в пазухе, сопровождающееся такими симптомами, как боль в проекции пазухи, гнойные выделения из носа, интоксикация организма (повышение температуры тела, слабость).
Воспалится может как одна, так и несколько пазух. Воспаление гайморовой пазухи называют гайморит, лобной – фронтит, решетчатого лабиринта – этмоидит, клиновидной пазухи – сфеноидит.
Диагностика
Залогом успешного решения проблемы является выявление причины, по которой соустье пазухи сужено. От этого зависит алгоритм лечения и прогноз.
Так, если воспаление в пазухе вызвано сильным отеком слизистой оболочки, окружающей соустье (характерное для некоторых респираторных вирусных инфекций), то в подавляющем большинстве случаев победного результата удается достичь медикаментозно, без проколов и других инвазивных манипуляций.
Если причиной воспаления являются индивидуальные анатомические особенности или объемный патологический процесс в зоне соустья (полип, опухоль, гипертрофия средней раковины, искривление перегородки носа в верхнем отделе), то без расширения соустья хирургическим методом невозможно достичь нормального дренажа пазухи и долгосрочного результата. Любая простуда может спровоцировать новое обострение. Такой человек может страдать от воспаления пазух всю жизнь, становясь постоянным «клиентом» ЛОР-врачей.
В клинике Виртус всем пациентам проводится диагностическая эндоскопия носа. Она позволяет под 30-кратным увеличением рассмотреть все структуры полости носа, подойти к месту выхода соустья и увидеть, есть ли отделяемое из пазух и есть ли в полости носа сто-то, затрудняющее отток из-под средней раковины.
Для того, чтобы увидеть, что твориться внутри самой пазухи и проследить весь выводной путь из пазухи, проводиться компьютерная томография придаточных пазух носа.
Это рентгеновское исследование. Однако в отличие от традиционного рентгеновского снимка, компьютерный томограф позволяет выполнять трехмерное сканирование исследуемого участка тела и получать изображения с высочайшим разрешением. Изображения, полученные при помощи томографа имеют ни с чем не сравнимую диагностическую ценность.
https://www.youtube.com/watch?v=d1ZZQQc9cfE
Вот так должна выглядеть область средней носовой раковины в норме. Промежуток между средней носовой раковиной и боковой стенкой носа в идеале должен быть равен 3 мм. Это пространство необходимо для нормального оттока слизи из соустья пазухи.
Промежуток между средней раковиной и перегородкой также должен быть равен 3 мм. Он называется обонятельная щель, потому что именно здесь находятся рецепторы, воспринимающие запахи.
Анатомия средней раковины в норме. Из соустья пазухи выделяется мутное отделяемое. Отток свободный. С таким гайморитом можно справиться медикаментозно.
Прокол и дренирование пазухи, а также другие инвазивные мероприятия не показаны!
Гипертрофированная (увеличенная) средняя раковина. Она имеет такие большие размеры, что заполняет всё пространство между перегородкой и боковой стенкой.
Такая раковина как пробка закрывает отток из соустья гайморовой пазухи. У пациента хронический гнойный гайморит.
Необходимо хирургическое лечение – частичная резекция средней раковины. Это восстановит отток из пазухи и навсегда избавит пациента от обострений гайморита.
Крошечный полип только показался из-под средней раковины. Он тоже закрывает соустье пазухи и провоцирует у данного пациента хронический гайморит справа. Такой полип можно увидеть только при помощи эндоскопа!
Для того, чтобы избавить человека от гайморита необходимо хирургическое лечение – удаление полипа.
Аналогичная ситуация, более крупный полип.
Если у вас есть вопросы касательно процедур или часов приема врачей, закажите обратный звонок. Наш консультант свяжется с вами и ответит на все вопросы.
Обратите внимание на фотографию снизу. У этого пациента правая половина носа без проблем, а с левой имеется утолщение перегородки в верхнем отделе. Это утолщение (красная стрелка) прижимает нормальную средюю раковину (*) к боковой стенке. Получается, что она закрывает отток из соустья. Как результат – хронический гайморит и фронтит слева.
Лечение
История вопроса
В клинике Виртус используются высокоэффективные, новейшие методы лечения воспалительных заболеваний пазух носа, позволяющие навсегда избавиться от заболевания и забыть о его сезонных обострениях.
Если в полости носа имеется какое-либо анатомическое нарушение, затрудняющее естественный отток содержимого из пазухи, такие устаревшие и неприятные для пациента методы, как проколы и «кукушки» являются неэффективными. Мы проводим в данном случае малотравматичную, совершенно безболезненную эндоскопическую операцию для устранения этого нарушения. Эндоскопический контроль позволяет прицельно удалить препятствие в зоне средней раковины. Таким образом, объем удаляемых тканей очень небольшой.
Анестезия
Операция выполняется, как правило, под общим обезболиванием.
Реабилитация
Послеоперационный период переносится достаточно легко.
Полное восстановление после операции проходит в течение 1 недели.
Источник: https://virtus.ua/vospalitelnye-zabolevaniya-pridatochnyh-pazuh-nosa/
Серозоцеле в малом тазу в гинекологии: симптомы, причины возникновения после операции, лечение, профилактика
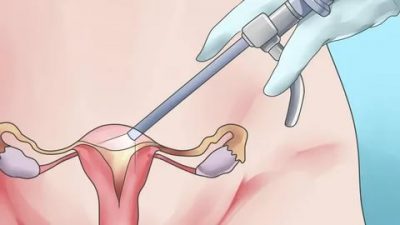
Под серозоцеле в гинекологии понимается полостное новообразование, внутренняя часть которого заполнена белковой жидкостью. Опухоль этого типа локализуется в области малого таза. Патологическое образование тяжело поддается выявлению и диагностируется обычно в запущенных случаях.
Определение понятия
Серозоцеле (инклюзионная киста) — это полостное новообразование доброкачественного характера, появляющееся вследствие скопления в определенной зоне белковой жидкости, которую выделяют серозные оболочки. Размеры опухоли варьируются от нескольких миллиметров до 20 сантиметров в диаметре.
Инклюзионная киста, как и другие подобные образования, формируется из-за неконтролируемого деления мезотелиальных клеток. Серозоцеле различной формы, в том числе округлой или овально.
Встречаются как одно-, так и многокамерные опухоли. В качестве стенок и внутренних перегородок выступают спайки, возникающие после хирургического вмешательства на органах малого таза или воспалительных патологий.
Максимальный объем жидкости, заполняемой серозоцеле, достигает 1 литра. Экссудат имеет невоспалительный характер.
Инклюзионные кисты возникают в любых полостях, в которых протекает спаечный процесс. Но в основном серозоцеле выявляются в области яичников и матки.
Причины
Серозоцеле появляется, когда в области малого таза формируется полость (карман), стенки которого образуют спайки. Последние возникают на фоне воспалительных патологий. Спаечный процесс развивается при эндометрите, сальпингите, параметрите, оофорите и ряде других болезней.
Эти патологии органов малого таза чаще развиваются из-за абортов, половых инфекций, использования внутриматочной спирали. Течение воспалительного процесса способствует скоплению налета фибрина, вызывающего склеивание соседних тканей и формирование спаек.
Нередко выявляют серозоцеле малого таза после операции. Инклюзионные кисты образуются после неудачно проведенных хирургических вмешательств на репродуктивных органах либо толстом и тонком кишечниках.
Запустить спаечный процесс в малом тазу способны травмы и внутренние кровотечения. Последнее отмечается при внематочной беременности и апоплексии яичников.
Еще одной причиной развития серозоцеле считается эндометриоз. Причем чаще новообразование формируется на фоне эндометриоидных кист яичников, из-за которых нарушается всасывание жидкости, выделяемой указанными органами при овуляции.
Механизм развития серозоцеле до конца не выяснен. Считается, что в основе патогенеза инклюзионной кисты лежит нарушение всасывания жидкости.
Последняя постепенно накапливается в кармане, образованного спайками. Данный механизм объясняет высокую распространенность серозоцеле у людей, у которых выявлены опухоли в малом тазу.
Диагностика
При подозрении на опухоль в малом тазу применяется рентгенография, с помощью которой выявляются полостные образования с перегородками и жидкостью внутри. Более полную клиническую картину можно получить посредством трансвагинального УЗИ. Метод помогает определить тип и особенности опухоли.
Дополнительно применяется компьютерная томография, позволяющая выявить наличие жидкости внутри полости и перегородок (спаек). С целью дифференцирования кист малого таза применяется МРТ.
Этот метод помогает исключить:
- гидросальпикс (скопление жидкости в маточных трубах);
- аппендикулярный мукоцеле;
- пиосальпинкс (скопление гнойного экссудата в маточной трубе);
- параовариальную кисту.
Если результаты обследований не дают точных результатов, проводится забор материала из проблемной зоны под контролем УЗИ. Эта процедура помогает дифференцировать серозоцеле и злокачественное новообразование яичника с мезотелиомой брюшины.
Лечение
Лечение серозоцеле подбирается, исходя из тяжести случая. При бессимптомном течении опухолевого процесса назначается динамическое наблюдение за пациентом, в рамках которого с определенным интервалом проводится обследование инклюзионной кисты. В других случаях применяется медикаментозное или хирургическое лечение.
Медикаментозная терапия
Лечение серозоцеле проводится в основном с помощью препарата «Лонгидаза». Это лекарство применяется при спаечных процессах в организме.
Эффективность «Лонгидазы» при инклюзионной кисте объясняется тем, что препарат подавляет воспалительные процессы и воздействует на соединительную ткань, из которой состоят стенки и перегородки опухоли.
При серозоцеле положительный эффект достигается за счет физиотерапевтических мероприятий. Уменьшить размеры опухоли помогает гинекологический массаж. Дополнительно назначаются электрофорез с препаратами, воздействие которых приводит к рассасыванию новообразования.
Также в рамках такого лечения применяются лекарства, подавляющими сопутствующие патологии. Основу медикаментозной терапии в данном случае составляют гормональные препараты. Для угнетения овуляции применяются оральные контрацептивы.
Аналоги гонадотропин-рилизинг гормонов подавляют функции яичников, благодаря чему снижается объем или прекращается выработка жидкости в период, когда выходит яйцеклетка. Препараты данной группы принимаются в течение короткого промежутка в связи с тем, что провоцируют наступление временной менопаузы.
При интенсивных болевых ощущениях в нижней части живота показаны анестетики. С аналогичной целью пациенту назначается прием нестероидных противовоспалительных препаратов.
Малоинвазивное вмешательство
Малоинвазивное вмешательство применяется при небольших серозоцеле. Процедура предполагает введение через органы репродуктивной системы (задний свод влагалища) тонкой иглы, через которую отсасывается жидкость из патологической полости. Затем в кисту вводится склерозирующий состав (йодосодержащие вещества или этанол), под действием которого стенки новообразования спаиваются между собой.
Малоинвазивное вмешательство наиболее эффективно, когда опухоль развивается после операции либо формируется на шейке матки. Йодосодержащие вещества дают положительный результат в 90% случаев. Этанол считается менее эффективным средством.
Несмотря на то что малоинвазивное вмешательство редко дает осложнения, врачебные ошибки могут привести к инфицированию органов репродуктивной системы и внутреннему кровотечению. Кроме того, из-за несоблюдения техники введения иглы склерозирующий состав проникает в брюшную полость, что вызывает различные поражения.
Хирургическое вмешательство
Хирургическое вмешательство проводится двумя способами:
- Лапароскопия. Доступ к проблемной зоне формируется посредством нескольких проколов в брюшной полости, через которые вводятся камера и аппарат для иссечения опухоли.
- Лапаротомия. Метод предусматривает формирование открытого доступа через иссечение брюшной стенки.
Спайки иссекаются посредством электроножа, лазера, скальпеля или струей воды (аквадиссекция). При необходимости хирург после окончания манипуляции накладывает на проблемную зону (матку и придатки) полимерную пленку, которая предотвращает повторное появление спаек.
Лапароскопия считается более предпочтительным методом лечения. После этой операции боль носит менее выраженный характер. Восстановление занимает около двух недель. Также после лапароскопии остаются малозаметные шрамы в местах прокола.
Недостаток этого метода заключается в том, что процедура проводится с использованием высокотехнологического оборудования. Кроме того, лапароскопия не применяется при запущенном или осложненном спаечном процессе.
В последнем случае оптимальным вариантом лечения станет лапаротомия. После такой операции на восстановление пациентки уходит около 6 месяцев.
В этот период необходимо избегать физических нагрузок и перегрева области малого таза и брюшины. Также потребуется скорректировать ежедневный рацион с целью нормализации работы кишечника.
Прогноз
Исход лечения зависит от выбранного метода. После лапароскопии полная ремиссия наблюдается в 80% случаев. У 5,7% пациентов отмечается улучшение общего состояния. Серозоцеле рецидивирует после лапароскопии в 14,3% случаев.
Лапаротомия менее результативная процедура. После открытой операции полная ремиссия наступает в 72,9% случаев. У 20,8% пациентов происходит рецидив опухоли, а у 6,3% – улучшается состояние.
Профилактика
Профилактика серозоцеле предполагает снижение риска развития спаечной болезни. Для этого необходимо избегать повреждения брюшной полости и органов малого таза.
В случае если проводились операции на местных органах, важно соблюдать все требования реабилитационного периода. В частности, рекомендуется обращать внимание на любые изменения и своевременно обращаться за помощью к врачу.
В рамках профилактики серозоцеле необходимо принимать гормональные и другие препараты, препятствующие распространению воспалительного процесса. После операции рекомендуется включить в схему реабилитации лекарства, которые препятствуют накоплению эластиновых и коллагеновых белков.
В ходе операции с целью профилактики спаечной болезни нередко вводятся непосредственно в область малого таза особых веществ: гиалуроновая кислота, полиэтиленгликоль и другие средства. Последние фиксируют и предупреждают соприкосновение тканей.
Чтобы своевременно выявить серозоцеле, рекомендуется каждые полгода проходить плановый гинекологический осмотр. Женщинам, входящим в группу риска, следует вести активный образ жизни и избегать ожирения, переохлаждения.
В случае заражения органов половой системы нужно сразу приступать к лечению, не допуская распространения инфекции на матку и придатки.
После операции на органах малого таза также важно избегать продуктов, вызывающих запоры и вздутие живота. Пациентам в период реабилитации назначаются специальные упражнения на укрепление мышечной ткани и предупреждение склеивания тканей.
Серозоцеле — это доброкачественное новообразование, которое возникает преимущественно на матке или яичниках. Опухоль формируется из-за спаек, которые образуют стенки и перегородки кисты. Полость серозоцеле заполняет биологическая жидкость, которую вырабатывают яичники. Лечение при такой кистозной полости в основном оперативное.
Источник: https://onkologia.ru/dobrokachestvennyie-opuholi/zhenskaya-reproduktivnaya-sistema/serozotsele-v-malom-tazu/
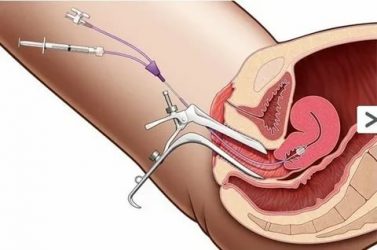
Киста яичника
Болезни женской репродуктивной системы часто могут иметь бессимптомное течение и поэтому обнаруживаются случайно при визите к врачу. К такой патологии относятся кисты яичников. Это распространенное заболевание, которое чаще всего встречается у женщин до периода менопаузы. Может иметь тяжелые осложнения и даже привести к бесплодию. Поэтому для своевременного выявления важно регулярно проходить профилактические осмотры у гинеколога.
Что это, виды кист и чем опасны
Киста — это опухолевидное, доброкачественное образование с жидкостным компонентом. Возникает в толще нормальной ткани органа, ограничена четкой капсулой. К наиболее распространенным разновидностям относят:
- Функциональные кисты. Возникают в процессе нормального менструального цикла. Бывает лютеиновая и фолликулярная кисты. Формируются при нарушении процесса овуляции. Фолликулярная возникает когда созревший фолликул не разрывается. Размер ее варьирует от 3 до 8 см. Чаще всего клинически никак себя не проявляет, односторонняя. Лютеиновая образуется при скоплении жидкости в желтом теле, которое формируется после овуляции.
- Эндометриоидная. Формируется при наличии эндометриоза яичника. Ее полость заполнена кровянистым содержимым. Имеет яркие клинические проявления.
- Параовариальная. Образуется около яичника. Развивается очень медленно, тонкостенная, односторонняя.
- Дермоидная. Возникает при нарушении эмбриогенеза. Она формируется, если в ткани яичника попадают клетки покровного эпителия. Окружена плотной капсулой, может содержать различный секрет.
- Текалютеиновая. Может возникать при беременности. Обычно двусторонняя, формируется под действием хорионического гонадотропина. Может быть двухкамерной.
Опасность данного заболевания в том, что течение его практически всегда бессимптомное. Некоторые кисты вызывают нарушение менструального цикла, разрываются, перекручиваются. Такие осложнения сопровождаются выраженным болевым синдромом, требуют экстренной медицинской помощи.
Причины возникновения
Развитию кист предшествует нарушение нейроэндокринной регуляции. Возникает дисбаланс между лютеинизирующий и фоликулостимулирующим гормонами. Это приводит к нарушению процессов нормальной овуляции с образованием кист. Также к факторам риска развития патологии относят:
- Раннее или позднее наступление менархе.
- Частое невынашивание, бесплодие.
- Отягощенная наследственность (опухоли яичников, наличие эндометриоза у близких родственников)
- Хронические воспалительные заболевания органов малого таза.
- Наличие в анамнезе операций на яичника.
Также часто кисты возникают у женщины страдающих болезнями обмена веществ, эндокринной патологией, гормональными заболеваниями.
Симптомы и признаки
На первых стадиях заболевания клинических симптомов чаще всего не наблюдаются. Также некоторые кистозные образования со временем исчезают самостоятельно. Больные предъявляют неспецифические жалобы:
- Боль в нижней части живота. Обычно она тупая, ноющая, иррадиирует в паховую область, в зону поясницы.
- Нарушение менструального цикла. Изменяется длительность, интенсивность менструаций, возможны задержки.
- Дизурический являения. Учащение, дискомфорт во время мочеиспускания.
- Увеличение живота. Характерно только при больших размерах кист.
- Отсутствие овуляции.
В некоторых случаях патология проявляется острой болью внизу живота, тошнотой, рвотой. Это может свидетельствовать о развитии осложнений, которые требуют экстренной госпитализации.
Диагностика заболевания
Для постановки диагноза проводится влагалищное исследование, осмотр в зеркалах. Также проводят трансвагинальную эхографию. Для постановки более точного диагноза может выполняться пункция яичника под контролем УЗИ. Для дифференциальной диагностики требуется исследование уровней онкомаркеров.
Методики лечения
Большинство функциональных кисты исчезают самостоятельно, поэтому если диагностируется бессимптомные кисты размером до 6 см то рекомендуется наблюдение за состоянием женщины в течение 60 дней. Кисты, которые регрессировали в течение этого периода, требуют контрольного УЗИ. В иных случаях применяются различные методики лечения.
Хирургическое лечение
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
Основным методом лечения кист яичников является лапароскопия, которая предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на живота. Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Медикаментозное лечение
При небольших функциональных кистах показана терапия с помощью лекарственных средств. Могут использоваться:
- Многофазные или двухфазные оральные контрацептивы. Они влияют на уровень гормонов, индуцируют развитие кистозного образования.
- Прогестерон или его аналоги – приводит к снижению уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
- Симптоматические средства. Показано применение обезболивающих, противовоспалительных средств, витаминотерапия.
Осложнения
Киста яичника может протекать бессимптомно длительное время. Но под воздействием различных провоцирующих факторов возможно развитие тяжелых осложнений. К ним относят:
- Перекрут кисты.
- Разрыв капсулы кисты с кровотечением в брюшную полость.
- Нагноение кисты.
Такая патология требует экстренной хирургической помощи и послеоперационного лечения.
Профилактика заболевания
Так, как течение болезни часто бессимптомное, кисты обнаруживаются случайно. Поэтому важно ежегодно проходить профилактический осмотр у гинеколога, для обнаружения данной проблемы. Также нужно придерживаться таких принципов:
- Своевременно, по схеме применять комбинированные оральные контрацептивы.
- Предупреждение и лечение воспалительных заболеваний органов малого таза.
- Нормализация гормонального фона.
- Отказ от привычных интоксикаций (алкоголь, курение).
Вывод
Киста яичника распространенная патология. Может возникать при нейроэндокринных нарушениях, хронических заболеваниях органов малого таза, гормональных сбоях. Часто клинически никак не проявляется и может исчезать самостоятельно. Для лечения может использоваться медикаментозный или хирургический методы.
Источник: https://isida.ua/disease/kista-yaichnika/
Что такое CIN 1, CIN 2, CIN 3 — женский диагноз не для слабонервных
Дисплазия шейки матки — CIN — цервикальная интраэпителиальная неоплазия — SIL (плоскоклеточное интраэпителиальное поражение) — предраковое состояние. Этот диагноз ставится примерно 10 тысячам женщин в год, при этом от рака шейки матки в итоге погибает 6000 пациенток. Причина — позднее обращение к гинекологу, когда хорошо излечимые стадии CIN1 и CIN2 перешли в трудноизлечимую CIN3.
Что такое дисплазия шейки матки, причины
- Что такое дисплазия шейки матки, причины
- Стадии и симптомы дисплазии шейки матки: CIN 1, CIN 2, CIN 3 — что это?
- Что означают термины CIN и SIL
- Обследование при дисплазии шейки матки: как выявить CIN 1, CIN 2, CIN 3
- Оценка результатов биопсии при СИН 1, 2 и 3
- Как лечат дисплазию шейки матки в разных стадиях
- Где сдать анализы и вылечить CIN 1, CIN 2, CIN 3 в СПБ, цены
Рак шейки матки не начинается внезапно, ему предшествую 3 предраковых стадии дисплазии, когда несколько слоев клеток плоского эпителия (выстилающей кожицы) шейки претерпевают изменения. Постепенно нормальные эпителиальные клетки заменяют атипичные — видоизмененные. Они имеют другое строение, размер и меняют свое расположение. В результате эпителий из многослойного, легко обновляющегося, преобразуется в однослойный.
Установлено, что главная причина дисплазии — вирус папилломы человека, вернее его онкогенные типы — 16 и 18 серотипы, передающиеся половым путем. При этом дисплазия не начинается на пустом месте — ей предшествует эрозия шейки матки, которую женщины часто игнорируют, не желая лечить. Иными словами дисплазия — осложнение эрозии. Нелеченная эрозия переходит в дисплазию в 90% случаев.
Это связано с тем, что вирус беспрепятственно поражает незрелые ростковые плоскоэпителиальные клетки, расположенные в зоне эрозии. Такие зоны называют зонами трансформации, поэтому важнейший этап лечения эрозии — обработка (закрытие) этих зон различными методами. В современных клиниках применяются лазерная и радио методика. После обработки радионожом или лазером все пораженные клетки удаляются, закрывая путь для дисплазии
Стадии и симптомы дисплазии шейки матки: CIN 1, CIN 2, CIN 3 — что это?
Дисплазия чаще встречается у женщин старше 25 лет, когда иммунитет ослабляется вследствии смены половых партнеров, что вынуждает постоянно перестраиваться флору влагалища, родов и других причин. Пик заболеваемости приходится на 35 лет. В то же время риск развития раковой опухоли существует и после 65 лет. Английские ученые из Кильского университета доказали, что ВПЧ, попавший в организм ещё в юном возрасте, может годами и десятилетиями не проявляться, активизируясь после климакса.
Болезнь долго протекает бессимптомно, обнаруживаясь случайно на гинекологическом осмотре.
В редких случаях в стадии предрака могут проявляться следующие симптомы:
- выделения из влагалища (мазня);
- выделения после полового акта;
- межменструальные кровотечения;
- боли внизу живота.
Отсутствие ярких типичных признаков делает патологию особенно опасной. Очень рискуют женщины, пренебрегающие профилактическими осмотрами у гинеколога.
Стадии дисплазии обозначают аббревиатурой CIN. Чтобы понять суть процесса по стадиям, рассмотрим таблицу.
|
Стадия дисплазии шейки матки CIN (Cervical Intraepithelial neoplasia) |
Протекающий процесс |
Прогноз излечения |
|
CIN 1 (ЦИН 1) — первая стадия патологии, легкая, начальная степень |
Изменения слабо выражены, захватывают менее трети толщины эпителия, в рассмотрении от базальной мембраны |
Дисплазия 1 степени редко приводит к малигнизации (озлокачествлению). Болезнь уходит после лечения от ВПЧ. Полностью излечима. |
|
CIN 2 (ЦИН 2) — вторая стадия патологии, средняя степень тяжести |
Строение эпителиальных клеток изменяется значительно и хорошо выражено. Изменения затрагивают половину толщины слоя |
Полностью излечима |
|
CIN 3 (ЦИН 3) — третья стадия патологии, тяжелая степень |
Изменяется более ⅔ клеток плоского эпителия, выстилающего шейку матки |
Дисплазия 3 степени трансформируется в рак практически в 100% случаев в течении всего года. Лечится сложно, часто не излечима полностью |
Дисплазия требует немедленного лечения, без него она легко меняет стадии, достигая этапа CIN 3, который уже можно считать раком. Более точное название — местный рак, «рак на месте», т.е. ещё на давший метастаз, что оставляет надежду на излечение. Первые стадии предрака СИН 1 и СИН 2 при правильной терапии полностью излечимы.
Что означают термины CIN и SIL
В медицине диагноз дисплазия шейки матки называется по-разному. Чтобы сделать расшифровку диагноза понятной во всем мире была введена единая классификация стадий процесса. Изначально дисплазию обозначали как CIN, что расшифровывалось, как цервикальная интраэпителиальная неоплазия. Более доступно — развитие опухоли в рамках эпителиального пласта.
Когда СИН переходит в рак шейки матки, процесс принимает другой оборот — атипичные клетки прорастают внутрь тканей, выходя за пределы эпителия. Также опухоль дает метастазы, этим CIN отличается рака.
В 2012 г. ВОЗ ввела другую терминологию — CIN заменили на SIL — плоскоклеточное интраэпителиальное поражение — (squamous intraepithelial lesion).
Понятие неоплазия изменилось на более объективный термин «поражение». Степеней оставили всего 2 — легкая степень поражения — LSIL (Low grade SIL) и тяжелая степень поражения — HSIL (Hight grade SIL).
LSIL приравнена к дисплазии 1 (CIN 1), а HSIL к дисплазии 2-3 (CIN 2 и 3), Многие специалисты до сих пор пользуются первой классификацией, так как она более точно характеризует рамки процесса и позволяет выбрать максимально щадящее лечение.
Обследование при дисплазии шейки матки: как выявить CIN 1, CIN 2, CIN 3
Диагностика дисплазии шейки матки во всем мире осуществляется по стандартам, рекомендованным Всемирной организацией здравоохранения. В России в хороших клиниках используется следующая схема обследования на дисплазию:
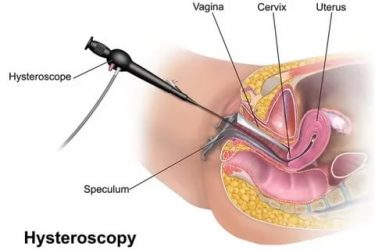
- Осмотр гинеколога с применением кольпоскопа (исследование шейки под гинекологическим микроскопом с большим увеличением).
- Цитологический мазок — ПАП-тест (берет гинеколог во время осмотра). Мазок включает клетки эпителия, которые затем изучаются в лаборатории под микроскопом. Выявляются атипичные клетки: количество, качество.
- Биопсия шейки матки. Это дополнительное уточняющее обследование, проводится при плохих показателях мазка на цитологию и кольпоскопии.
- Кровь на онкомаркеры. Если рак уже есть, это будет видно по результатам анализов крови на онкологию.
Первые два обследования на син1, син2 и син3 входят в обязательную программу профилактики онкологических заболеваний в гинекологии. Кольпоскопию и цитологический мазок нужно проходить минимум раз в три года, начиная с 25 лет. Эта программа носит название — скрининг на рак.
Оценка результатов биопсии при СИН 1, 2 и 3
Диагноз дисплазия ставится на наличии в мазке на цитологию атипичных клеток и выявленной потери возможности нормального созревания клеток многослойного плоского эпителия из-за повышенной пролиферации (ускоренное деление) клеток.
Дисплазия первая степень (LSIL, CIN 1)
При дисплазии 1 степени ВПЧ внедряется в клетки, постепенно изменяя строение клеток, вызывая ускорение их роста. При этом это касается не только эрози, аналогичный процесс приводит к образованию остроконечных и плоских кондилом. При крепком клеточном иммунитете, после удаления кондилом, процесс затормаживается. Так как папилломавирус внедряется в геном клеток, вылечить его невозможно, именно поэтому эрозию и папилломы удаляют разными методами, стараясь не оставить пораженных клеток.
Дисплазия вторая — третья степень (HSIL, CIN 2-3)
Развитие диспластического процесса напрямую зависит от иммунитета пациента. И даже при лечении, начатом в этих стадиях, инфекция остается и прогрессирует у 10% женщин, что гарантирует развитие рака. При этом скорость развития процесса может быть разной и доходить до 15 лет. По этой причине, если женщине хотя бы раз был поставлен диагноз CIN 1, контролировать состояние шейки матки ей придется всю жизнь.
Изменения клеток в стадиях CIN 2-3 носят только неопластический характер — т.е. они полностью трансформируются, а границы процесса расширяются. Количество атипичных клеток превалирует, они быстро размножаются, замещая нормальный эпителиальный слой цервикальных желез и даже канала.
Как лечат дисплазию шейки матки в разных стадиях
Как будет проходить лечение, зависит от степени дисплазии.
|
Стадия дисплазии шейки |
Диагностика для подтверждения и контроля динамики |
Варианты лечения |
Прогноз |
|
Результат анализа — CIN 1 |
Мазок на цитологию каждые 3 месяца. Кольпоскопия. Анализ на ВПЧ — онкогенные типы. Дополнительные обследования на воспаление, гормональные нарушения и инфекции половой сферы. |
Выжидательная тактика. Противовирусная терапия. Стимуляция иммунитета. Лечение всех сопутствующих заболеваний. Удаление кондилом. Если анализ CIN 1 плохой более полутора лет, требуется удаление пораженных тканей. |
Полное излечение |
|
Результат анализа — CIN 2 |
Углубленное обследование: биопсия, проба Шиллера, эндоцервикальный кюретаж |
Назначаются: криотерапия, ФДТ, прижигание током или же более современные щадящие, но очень эффективные методики — лазеротерапия или радиолечение, при значительном поражении эксцизия петлей или же конизация шейки матки. При CIN 2 и 3 должны использоваться вышеперечисленные методы, удаление матки проводится только при эх неэффективности. |
Полное излечение |
|
Результат анализа — CIN 3 |
Углубленное обследование каждые 3 месяца: биопсия шейки, расширенная кольпоскопия, эндоцервикальный кюретаж |
Лазеротерапия, радиолечение, эксцизия, конизация шейки матки. Если начался рак шейки матки и лечение не помогает, придется удалить матку. |
Зависит от многих факторов: состояния организма, степени поражения, применяемой ранее и в настоящее время тактики лечения и т.д. |
Для беременных или нерожавших женщин возможна выжидательная тактика при CIN 2 и 3, при условии небольшой площади охвата. Но весь период беременности нужно регулярно сдавать анализы на цитологию и проходить кольпоскопическое обследование.
Где сдать анализы и вылечить CIN 1, CIN 2, CIN 3 в СПБ, цены
Лечение всех стадий предрака требует качественной диагностики и лечения с применением профессионального современного оборудования. Клиника Диана в Санкт-Петербурге приглашает всех женщин — жительниц и гостей города пройти обследование и лечение дисплазии в любой стадии. Гинекологи клиники используют новые аппараты — кольпоскоп и радионож «Фотек» — это лучшее оборудование, рекомендованное Минздравом.
В нашем медцентре можно сдать анализы, пройти кольпоскопию, без боли и осложнений удалить кондиломы, вылечить эрозию и дисплазию (лазер, радионож). Мы делаем любые гинекологические малотравматичные операции, например, конизацию шейки матки, эксцизию электропетлей.
Прием гинеколога стоит всего 1000 руб., прием по результатам анализов — 500 руб. Прием онколога — 1000 руб. На сегодняшний день это практически самая низкая и самая адекватная цена в Санкт-Петербурге.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Источник: https://medcentr-diana-spb.ru/onkologiya/chto-takoe-cin-1-cin-2-cin-3-diagnoz/
